En mayo de 1980 se
dio por erradicada la viruela, pero la historia empezó mucho antes,
cuando el médico alicantino Francisco Javier Balmis ideó un sistema para
que la vacuna llegara de España a América y convenció a Carlos IV para
que lo financiara. A falta de herramientas de refrigeración, 22 niños
expósitos transportaron en su propio cuerpo el virus, que se les iba
inoculando de forma escalonada para mantenerlo vivo.

Corbeta María Pita zarpando de uno de los puertos del Caribe (1803-1804). / Grabado de Francisco Pérez
(BNE)
Los mayores hallazgos de la medicina tienen una
historia detrás que muchos guionistas de Hollywood descartarían por poco creíble. Y la erradicación de la
viruela,
la única enfermedad humana que puede ostentar ese título hasta el
momento, es un relato épico, científicamente osado e, incluso,
éticamente cuestionable hoy en día.
De hecho, aunque no fue hasta
el 8 de mayo de 1980 cuando la Organización Mundial de la Salud dio por
eliminada la enfermedad, desde hacía ya cientos de años se luchaba
contra un
virus
que durante el siglo XVIII produjo gran número de brotes epidémicos con
una elevada tasa de mortalidad, que dejaba en los supervivientes
temibles secuelas como ceguera o desfiguración en el rostro.
La
aventura arrancó en 1796 con el hallazgo del británico Edward Jenner,
que descubrió que la infección con el virus de las vacas inmunizaba a
los humanos y, con ello, la
vacuna
contra la viruela, "el más terrible de todos los ministros de la
muerte", según describió el historiador británico Thomas Macaulay. El
problema consistía en extender la vacunación, ya que en la época los
transportes eran lentos y no había sistemas de refrigeración.
Ahí
es cuando toma el protagonismo Francisco Javier Balmis y Berenguer
(Alicante, 1753-Madrid, 1819), médico español de la corte de Carlos IV
que convenció al monarca de la importancia de financiar el traslado de
la vacuna para paliar el imparable crecimiento de la cifra de muertes en
la América hispana, donde la enfermedad llegó en 1518 con los primeros
colonos españoles.
Balmis convenció a Carlos IV de la importancia de financiar el traslado de la vacuna a América
De hecho, para José Vicente Tuells, investigador de la Universidad de
Alicante y experto en la biografía de Balmis, fueron tres las
circunstancias que favorecieron el desarrollo de la expedición: existía
una vacuna para combatirla; la Corona estaba sensibilizada por haberla
padecido varios miembros de la familia real; y las colonias reclamaban
una acción del Gobierno para mitigar las epidemias que las asolaban.
Así,
el médico español puso en marcha la que sería la primera misión
humanitaria de la historia, bautizada oficialmente como Real Expedición
Filantrópica de la Vacuna, que partió de A Coruña el 30 de noviembre de
1803 y que pretendía vacunar a miles de personas contra la viruela, un
hito en la salud pública al contribuir a su erradicación.
“La
importancia de esta iniciativa no estriba únicamente en ser la primera
que propuso la vacunación en masa, sino en su dimensión geográfica y
demográfica. No solo alcanzó a los habitantes de lo que conocemos como
continente americano, llegó también a las islas Filipinas, China y
Japón”, explica a SINC Agustín Muñoz Sanz, jefe de la unidad de
patología infecciosa del Hospital Infanta Cristina de Badajoz.
"Un preservativo de las viruelas naturales"
Según
la Real Orden de 29 de junio de 1803, "el Rey, celoso de la felicidad
de sus vasallos, se ha servido resolver, oído el dictamen del Consejo y
de algunos sabios, que se propague a ambas Américas y, si fuese dable, a
las Islas Philipinas, a costa del Real Erario, la inoculación de la
vacuna, acreditada en España y en casi toda Europa como un preservativo
de las viruelas naturales”.
Para conseguir tal objetivo, Balmis
planteó que el único método para transportar el remedio en perfectas
condiciones era utilizando seres humanos, ya que entonces era imposible
trasladar la vacuna al no contar con una técnica capaz de mantener con
vida el virus debilitado durante un viaje tan largo.
Desde luego,
el método era original, aunque muy delicado. El médico sugirió utilizar a
22 niños expósitos para que hicieran de transmisores del virus y la
vacuna durante el viaje de España a América, una práctica totalmente
aceptada en esos años.
El médico utilizó a 22 niños expósitos para que hicieran de
transmisores del virus, una práctica totalmente aceptada en esos años
“Técnicamente era imposible transportar el virus de la vacuna a
través del Atlántico, y su mantenimiento mediante infecciones en niños
fue una idea brillante que permitió llevar la vacuna en un estado
activo”, subraya Antonio Alcamí, virólogo del Centro de Biología
Molecular Severo Ochoa.
La ingeniosa empresa, que permitió salvar
miles de vidas humanas de los efectos de la viruela, consistió en llevar
la vacuna en el propio cuerpo de los niños –a los que se les iba
inoculando de forma escalonada– para mantenerla viva durante la
travesía.
“De este modo se aseguraba la viabilidad del virus
vehiculado en el fluido pustuloso y, como consecuencia, su capacidad de
provocar una respuesta inmunológica, es decir, el efecto buscado de la
protección por la vacuna”, apunta Muñoz Sanz.
Hasta la iniciativa
de Balmis se utilizaba el pus fresco o remitido a distancia entre dos
cristales, como hacían los ingleses, pero cuando el producto llegaba a
América los virus eran inviables y, por tanto, infectivos. De hecho,
después de ocho años de negativa, los expertos británicos tuvieron que
abdicar y reconocer el valor del método español.
El comienzo de la filantropía
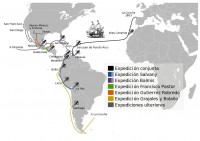
La
expedición llegó a Puerto Rico en febrero de 1804 y desde allí se
trasladó a Venezuela, Cuba y México. Fue en el país azteca donde se
dividió en dos: el grupo dirigido por Balmis, que siguió la ruta hacia
el norte y llegó hasta Filipinas, introduciendo la vacuna en Asia; y el
liderado por el médico militar José Salvany, que recorrió los países de
Sudamérica.
“El trabajo de Balmis tiene valor, no tanto por llevar
la vacuna, sino porque se preocupó de propagar, enseñar y perpetuar la
vacunación. Tenía un programa para
Recorrido de la expedición.
establecer una red de vacunadores locales que la mantuvieran activa”, afirma Tuells.
Los
resultados fueron un éxito. Se inmunizó a miles de personas –niños y
adultos–, y en los lugares donde se mantuvo la vacunación, las epidemias
decrecieron. Además, Balmis publicó miles de tratados sobre los efectos
y la eficacia de la inoculación según el clima y sobre cómo proteger la
vacuna en los tres años que duró el viaje.
“La expedición Balmis,
llamada así en su honor, sentó las bases de un modo de ayuda entre los
humanos que hoy conocemos como filantropía. Y estamos hablando del
comienzo del siglo XIX”, mantiene Muñoz Sanz. Por su parte, Alcamí opina
que “el concepto de una expedición cuyo motivo principal era
humanitario y con el propósito de mejorar la salud pública fue innovador
en su época”.
La expedición Balmis, llamada así en su honor, sentó las bases de
un modo de ayuda entre los humanos que hoy conocemos como filantropía
El médico obtuvo el reconocimiento tanto de las clases dirigentes
–fue cirujano de Cámara–, como de los ‘vacunólogos’ de la época. Es más,
el propio Jenner alabó su trabajo: “No puedo imaginar que en los anales
de la historia se proporcione un ejemplo de filantropía más noble y más
amplio que este”.
Un experimento irreproducible
Sin
embargo, su experimento sería impensable hoy en día. “En la actualidad
se hacen vacunaciones masivas contra la polio, la gripe y otras
enfermedades, auspiciadas por instituciones internacionales y con el
apoyo financiero de grandes grupos o filántropos como Bill Gates y su
esposa”, indica Muñoz Sanz. La diferencia, para el experto del hospital
extremeño, radica en el punto de vista ético. “En este sentido, hoy no
sería viable llevar a un grupo de veintidós niños en calidad de cobayas
de laboratorio para mantener la viabilidad del virus de la viruela y de
su poder inmunizante”, sostiene.
Tuells insiste en la misma idea.
“Utilizó niños que no habían padecido viruela en vez de adultos para no
interferir en el proceso inmunitario. Desde luego, el experimento no
habría sido aprobado hoy por un comité de ética”.
Más de dos
siglos después, los expertos en inmunología y virología no olvidan una
de las grandes hazañas de la historia de la medicina y de la humanidad.
Es más, la figura de Francisco Javier Balmis, con sus luces y sus
sombras, sigue siendo un referente para todos los médicos que se dedican
a salvar vidas en los rincones más recónditos del planeta.
El sueño de la erradicación
La
única enfermedad humana erradicada como resultado de una campaña
mundial de vacunación es la viruela, considerada eliminada en 1980.
Según Antonio Alcamí, gracias a que se disponía de una vacuna que induce
protección contra el virus, y al desarrollo de una forma muy estable de
esta, se pudo transportar a regiones remotas para vacunar a la
población.
“Su erradicación se llevó a cabo mediante la vacunación
con un virus cuya secuencia genómica y replicación se desconocían, así
como los mecanismos inmunológicos que inducían protección. Esto
contrasta con otras infecciones, como el VIH, en las que a pesar de
nuestro mayor conocimiento todavía no tenemos una vacuna eficaz”,
subraya.
Solo la polio se encuentra en proceso de eliminación
inminente, aunque permanece endémica en tres países, Nigeria, Afganistán
y Pakistán, donde los conflictos armados y el fanatismo religioso
impiden una fluida y correcta inmunización.
La siguiente
enfermedad a eliminar, para José Vicente Tuells, es “sin duda el
sarampión, cuya incidencia está decreciendo gracias a las vacunas”. La
clave está en que estas tres enfermedades son transmisibles
exclusivamente de persona a persona. En la tuberculosis, la gripe o la
fiebre amarilla, por ejemplo, hay implicadas especies animales que
pueden mantener vivo el germen.
Alcamí descarta la posibilidad de
que el esfuerzo de Balmis fuera en vano y hubiera un rebrote de la
enfermedad. “Las últimas muestras infecciosas del virus de la viruela se
encuentran en dos laboratorios de EEUU y Rusia, bajo altas medidas de
seguridad para evitar un escape.
Además, la posibilidad de que se
recuperase virus infeccioso a partir de restos humanos enterrados es muy
improbable ya que la partícula viral es frágil y no mantendría su
potencial infeccioso. Por último, tacha de mera hipótesis la perspectiva
de que muestras del virus estén en manos de grupos terroristas que
pudieran liberar el virus e iniciar una epidemia.